ورزش و مقاومت به انسولین
نویسنده: علیرضا نیک نام (متخصص فیزیولوژی ورزشی)
آدرس صفحه اینستاگرام: Sportphysiologist@ آدرس ایمیل: Alireza73.Niknam@gmail.com
مقدمه
مقاومت به انسولین یکی از مشکلات مهم سوخت و سازی بدن است که میتواند به بیماریهای مزمن مانند دیابت نوع ۲، بیماریهای قلبی و چاقی منجر شود. این مقاله به بررسی علل، پیامدها و روشهای مدیریت مقاومت به انسولین میپردازد. انسولین هورمونی است که توسط پانکراس (از سلول های بتا در پانکراس) ترشح میشود و نقش کلیدی در تنظیم قند خون دارد. این هورمون به سلولها اجازه میدهد تا گلوکز را از خون برداشت کنند و آن را برای انرژی یا ذخیرهسازی استفاده کنند.در شرایط عادی، انسولین به گیرندههای خاصی در سطح سلولها متصل میشود و یک سری واکنشهای بیوشیمیایی را فعال میکند که منجر به ورود گلوکز به سلولها میشود. انسولین دارای ۳ عملکرد اصلی است که عبارتند از:
۱- افزایش جذب/برداشت گلوکز توسط عضلات: انسولین باعث میشود که سلولهای عضلانی و چربی گلوکز را از خون جذب کنند.
۲- کاهش خروج گلوکز از کبد: انسولین به کاهش تولید گلوکز توسط کبد کمک میکند.
۳- تنظیم ذخیرهسازی چربی: انسولین به ذخیرهسازی چربی و جلوگیری از تجزیه چربی کمک میکند.
مقاومت به انسولین زمانی رخ میدهد که سلولهای بدن به طور مؤثر به انسولین پاسخ نمیدهند. این وضعیت میتواند منجر به افزایش قند خون و در نهایت به بیماریهای متابولیکی و قلبی عروقی منجر شود. مقاومت به انسولین و تأثیر ورزش بر آن یکی از موضوعات مهم در تحقیقات پزشکی و علوم ورزشی است. شواهد علمی نشان میدهند که ورزش میتواند نقش کلیدی در بهبود حساسیت به انسولین و مدیریت مقاومت به انسولین ایفا کند. با این حال فیزیولوژی مقاومت به انسولین یک فرآیند پیچیده است که تحت تأثیر عوامل متعددی قرار دارد. فهم دقیق این فرآیند میتواند به پیشگیری و درمان مؤثرتر این وضعیت کمک کند. با توجه به افزایش شیوع دیابت نوع ۲ و دیگر بیماریهای مرتبط، مطالعه مقاومت به انسولین و مکانیسمهای آن بسیار مهم است. در ادامه شواهد علمی درباره سازوکاری بروز مقاومت به انسولین و نیز نقش ورزش در پیشگیری و درمان آن بررسی شده است.
فیزیولوژی مقاومت به انسولین
مقاومت به انسولین به معنای کاهش گلوکز (قند خون) برداشتی در ازای غلظت معینی از انسولین به ویژه در بافت عضلانی، چربی و کبد است. هنگامی که مقاومت انسولینی رخ می دهد، ابتدا بدن با ترشح بیشتر انسولین (۴ تا ۵ برابر حد معمول) آن را جبران می کند. این فرایند را هیپرانسولینمی جبرانی می شناسند. با وجود این، اگر فرایند ادامه یابد، سرانجام سلول های بتا پانکراسی (محل ترشح انسولین) مختل می شوند و توانایی ترشح انسولین توسط آن ها کاهش می یابد. بنابراین انسولین کمتری در مقایسه با مقادیر مورد نیاز ترشح می شود. پس قند خون به طور خفیفی افزایش می یابد (هایپرگلیسمی خفیف). با پیشرفت روند و تخریب زیادتر سلول های بتا، پیشرفت هایپرگلیسمی به حدی می رسد که در آن مقادیر قند خون از آستانه فراتر می رود و سرانجام به دیابت منجر می شود. این اختلال تحت عنوان بیماری دیابت شناخته می شود (Petersen & Shulman, 2018; Pittas et al., 2004; Wilcox, 2005). چندین فرضیه در ارتباط با چگونگی بروز مقاومت انسولینی مطرح شده است (Sharples et al., 2022; Wackerhage et al., 2017):
- فرضیه مقاومت انسولینی به دلیل اسید های چرب و متابولیت های وابسته به چربی
غلظت زیاد چربی در کبد و عضله اسکلتی، موجب مقاومت انسولینی می شود. این احتمال وجود دارد که اسید چرب و گلوکز بر سر برداشت و اکسایش (سوخته شدن به عنوان منبع انرژی) با یکدیگر رقابت کنند. نشان داده شده است تزریق چربی، گلوکز یا همان قند خون برداشتی را به ازای غلظت معینی از انسولین کاهش می دهد. همچنین برخی از اسید های چرب به دی آسیل گلیسرول (DAG)، آسیل کوآی چرب و سرامیدها تجزیه می شوند. به طور ویژه ای سرامیدها مسیر های پیام رسانی انسولین در سلول را مهار می کنند (Wackerhage et al., 2017).
- فرضیه مقاومت انسولینی ناشی از آدیپوکاین ها و میانجی های التهابی
هورمون های مترشحه از بافت چربی را آدیپوکاین می نامند. برخی از آدیپوکاین ها عبارتند از لپتین، آدیپونکتین، پروتئین پیوندی به رتینول-۴ و رزیستین. برخی از این آدیپوکاین ها با تاثیر بر سایر بافت ها و تنظیم برداشت گلوکز تاثیر دارند. برای مثال آدیپونکتین باعث افزایش جذب یا برداشت گلوکز در بافت عضلانی می شود. اختلال در رهایش آدیپوکاین به دلیل چاقی می تواند یکی از فرضیه ها مطرح بروز بیماری دیابت نوع ۲ باشد (Wackerhage et al., 2017).
- فرضیه مقاومت انسولینی ناشی از بد عملکردی یا نقص میتوکندریایی
نشان داده شده است، میتوکندری کمتر و با کارایی کمتر، توانایی سلول را برای اکسید کردن گلوکز و سایر مواد مغذی کاهش می دهد که پیامد آن مقاومت انسولینی است (Wackerhage et al., 2017).
- فرضیه مقاومت انسولینی ناشی از استرس شبکه اندوپلاسمی
استرس شبکه اندوپلاسمی بر اثر چاقی و غلظت زیاد اسیدهای چرب آزاد به وجود می آید که باعث می شود، ساختار پروتئین انسولین در این شبکه با اختلال مواجه شود که احتمالاً در اختلال سلول های بتا و نیز و مقاومت انسولینی تاثیر دارد (Wackerhage et al., 2017).
- فرضیه مقاومت انسولینی ناشی از جرح و تعدیل B-N-استیل گلوکزآمین پیوندی به O
مسیری موسوم به بیوسنتز هگزوآمین، گلوکز را به مونوساکاریدی پیام رسان به نام B-N-استیل گلوکزآمین پیوندی به O تبدیل می کند. این مونوساکارید از راه عملکرد آنزیم ها به سایر پروتئین ها اضافه یا حذف می شود. فرایندی که شبیه به فسفوریله (فسفور گیری) و دفسفوریله شدن (از دست دادن فسفر) است. یکی از پروتئین های تحت تاثیر این مونوساکارید، سوبسترای گیرنده انسولین (IRS) است که باعث تنظیم کاهشی این مولکول پیام رسان می شود و مقاومت انسولینی را باعث می شود.
با توجه به این فرضیات علمی می توان به طور خلاصه عوامل زیر را عامل بروز مقاومت به انسولین دانست:
- کاهش تعداد گیرندههای انسولین: در برخی از شرایط، تعداد گیرندههای انسولین روی سطح سلولها کاهش مییابد که منجر به کاهش پاسخ به انسولین میشود.
- نقص در پیام رسانی پس از اتصال انسولین به گیرنده های خود روی سلول: حتی اگر انسولین به گیرندههای خود متصل شود، ممکن است مشکلاتی در مسیر پیام رسانی وجود داشته باشد. این شامل تغییر در پروتئینها و آنزیمهای دخیل در این فرآیند است.
- التهاب و استرس اکسایشی: التهاب مزمن و استرس اکسایشی ناشی از رادیکال های آزاد میتوانند عملکرد سلولها را تحت تأثیر قرار دهند و منجر به مقاومت به انسولین شوند. چربیهای احشایی به افزایش مارکر های التهابی کمک میکنند که میتواند به نقص در پیام رسانی انسولین منجر شود. (برای درک بهتر نقش التهاب در سلامت انسان می تواند به مقاله تندرستی، التهاب و عملکرد بدن انسان مراجعه کنید)
چندعامل میتوانند به ایجاد مقاومت به انسولین کمک کنند:
- چاقی: به ویژه چاقی شکمی که با افزایش چربیهای احشایی همراه است.
- عدم تحرک: کمبود فعالیت بدنی منجر به کاهش حساسیت به انسولین و در نتیجه بروز مقاومت به انسولین میشود.
- تغذیه نامناسب: رژیمهای غنی از کربوهیدراتهای تصفیهشده و قندها میتوانند به مقاومت به انسولین کمک کنند.
- ژنتیک: برخی افراد به طور طبیعی بیشتر در معرض مقاومت به انسولین هستند.
- هورمونها: تغییرات هورمونی در دوران بارداری یا سنین بالاتر میتواند بر حساسیت به انسولین تأثیر بگذارد.
نقش ورزش در کاهش مقاومت به انسولین
ورزش یکی از مؤثرترین راهها برای بهبود حساسیت به انسولین و مدیریت مقاومت به انسولین است.
تأثیرات فیزیولوژیکی ورزش
علاوه بر کاهش وزن، فعالیت بدنی و ورزش با کاهش بروز دیابت مرتبط است. مجموعه قابل توجهی از شواهد همچنین تأیید می کند که سطوح بالای فعالیت بدنی و آمادگی قلبی تنفسی با کاهش خطرات بیماری، مرگ و میر و سوابق آن ها مرتبط است (Ross & Després, 2009). بر این اساس، سازمان های بهداشتی استفاده از فعالیت بدنی را به عنوان یک استراتژی درمانی برای مدیریت سندرم متابولیک مانند مقاومت به انسولین توصیه می کنند. اگرچه سازوکار های تأثیر فعالیت بدنی بر تحمل گلوکز هنوز به طور کامل شناسایی نشده است، بهبود حساسیت به انسولین ممکن است یک عامل مهم باشد (Mayer-Davis et al., 1998). بر اساس مطالعات کنترلشده، تمرین ورزشی مستقیماً با بهبود حساسیت به انسولین مرتبط است. هیوز و همکاران نشان دادند که تمرین ورزشی بین ۵۰ تا ۷۵ درصد حداکثر ظرفیت می تواند حساسیت به انسولین را در افراد مبتلا به اختلال تحمل گلوکز بهبود بخشد (Mayer-Davis et al., 1998). احتمالاً این اثر فعالیت ورزشی بر بهبود حساسیت به انسولین، مرتبط با آثار فعالیت ورزشی بر مسیرهای پیام رسانی مرتبط با برداشت گلوکز است. فعالیت ورزشی برداشت گلوکز را مستقل از انسولین (در واقع ورزش خاصیت شبه انسولینی دارد) تنظیم می کند. فعالیت ورزشی از راه افزایش مکان یابی GLUT4 (پروتئین انتقال دهنده گلوکز که باعث تسهیل جذب گلوکز به درون سلول می شود) در غشا سلول های عضلانی، موجب تحریک گلوکز برداشتی می شود. بنابراین حتی اگر گلوکز برداشتی ناشی از تحریک انسولین تا حد زیادی مختل شود، فعالیت ورزشی می تواند جذب گلوکز به درون سلول های عضلانی را افزایش دهد (Wackerhage et al., 2017). به طور کلی هر چه میزان شدت و مدت فعالیت ورزشی طولانی تر باشد، برداشت قند خون توسط عضله نیز زیادتر می شود. همچنین انسولین و فعالیت ورزشی آثار هم افزایی دارند، یعنی انسولین و فعالیت ورزشی در کنار هم بیشتر باعث کاهش قند خون می شوند. همچنین لازم به ذکر است که تمرین منظم ورزشی حساسیت پذیری گیرنده انسولین به حضور انسولین را نیز افزایش می دهد (Wackerhage et al., 2017). به طور کلی فعالیت ورزشی از راه های زیر به بهبود مقاومت به انسولین کمک می کند.
- افزایش حساسیت به انسولین: فعالیت بدنی منظم میتواند حساسیت سلولها به انسولین را افزایش دهد. این امر به این دلیل است که ورزش باعث افزایش تعداد گیرندههای انسولین در عضلات میشود و جذب گلوکز را تسهیل میکند.
- کاهش چربی احشایی: ورزش به ویژه ورزشهای هوازی، میتواند به کاهش چربی احشایی کمک کند. این نوع چربی ارتباط مستقیمی با افزایش مقاومت به انسولین دارد.
- بهبود متابولیسم: ورزش منجر به افزایش متابولیسم پایه و سوخت و ساز گلوکز میشود، که به بهبود کنترل قند خون کمک میکند.
- کاهش التهاب: فعالیت بدنی منظم به کاهش التهاب در بدن کمک میکند، که یکی از عوامل کلیدی در مقاومت به انسولین است.
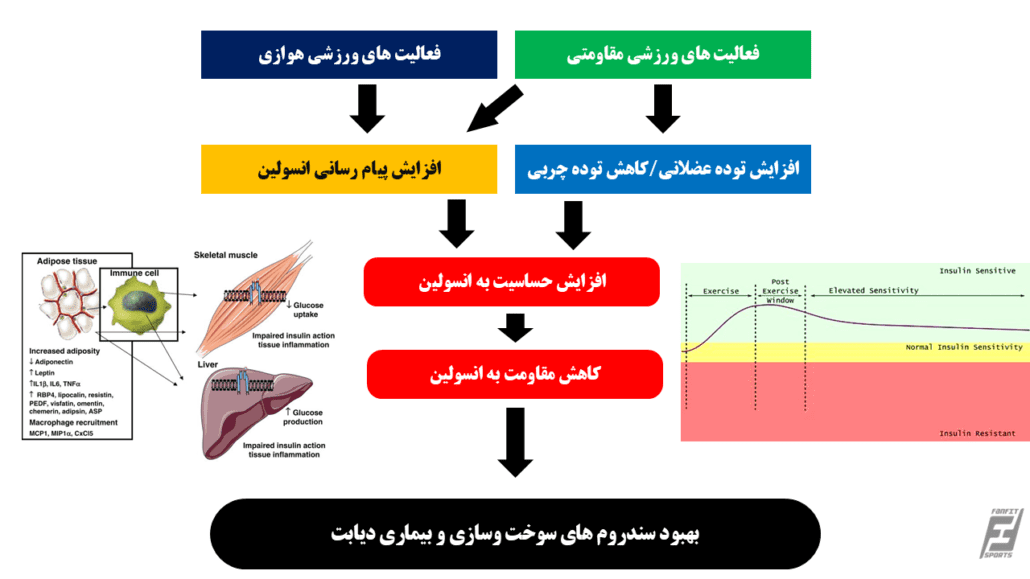
آثار فعالیت ورزشی بر بهبود مقاومت به انسولین و سندروم های سوخت و سازی
نوع و شدت ورزش
- ورزشهای هوازی: ورزشهایی مانند دویدن، پیادهروی و دوچرخهسواری تأثیر مثبتی بر بهبود حساسیت به انسولین دارند. تحقیقات نشان دادهاند که ۱۵۰ دقیقه فعالیت هوازی در هفته میتواند به بهبود قابل توجهی در حساسیت به انسولین منجر شود.
- تمرینات مقاومتی: این نوع تمرینات نیز میتوانند به بهبود حساسیت به انسولین کمک کنند. افزایش توده عضلانی باعث افزایش متابولیسم پایه و بهبود جذب گلوکز میشود.
- تمرینات تناوبی با شدت بالا (HIIT): این نوع تمرینات، با افزایش متابولیسم و تحریک بهبود در حساسیت به انسولین، به عنوان یک استراتژی مؤثر برای مدیریت مقاومت به انسولین شناخته میشوند.
توصیههای عملی
- ترکیب ورزشهای هوازی و مقاومتی: بهترین نتایج معمولاً با ترکیب هر دو نوع ورزش حاصل میشود. به عنوان مثال، ۲ تا ۳ بار در هفته تمرینات مقاومتی به همراه ۱۵۰ دقیقه ورزش هوازی میتواند تأثیرات مثبتی بر کنترل قند خون و حساسیت به انسولین داشته باشد.
- استمرار در فعالیت بدنی: حفظ یک برنامه ورزشی منظم و مداوم برای بهبود عملکرد متابولیک و جلوگیری از عود مقاومت به انسولین حیاتی است.
لطفاً اگر مبتلا به دیابت هستید حتماً راهنمای فن فیت برای انجام فعالیت ورزشی در بیماران دیابتی را مطالعه کنید.
جمع بندی نهایی
مقاومت به انسولین یک اختلال متابولیکی شایع است که می تواند در طیف وسیعی از سندروم های سوخت و سازی مانند چاقی و دیابت نقش مهمی داشته باشد. از این رو دانشمندان به دنبال راه حل هایی هستند که از طریق آن به کاهش مقاومت انسولین کمک کنند. بر اساس شواهد علمی اگرچه راهبردهای دارویی مانند مصرف متفورمین می تواند در افزایش حساسیت انسولین مفید باشند اما فعالیت های ورزشی در برخی از یافته های علمی حتی از روش های دارویی نیز موثر تر بوده اند. بنابراین به افراد مبتلا به مقاومت انسولین و نیز بیماران دیابتی پیشنهاد می شود حتماً زیر نظر متخصصان فیزیولوژی ورزشی به رعایت یک برنامه تمرین ورزشی منظم مبادرت ورزند. همچنین نمی توان نقش راهبردهای تغذیه ای را در مدیریت مقاومت به انسولین انکار کرد و لازم است که در این باره نیز زیر نظر متخصصان تغذیه از یک برنامه غذایی اصولی پیروی شود.
منابع
Mayer-Davis, E. J., D’Agostino Jr, R., Karter, A. J., Haffner, S. M., Rewers, M. J., Saad, M., Bergman, R. N., investigators, I., & Investigators, I. (1998). Intensity and amount of physical activity in relation to insulin sensitivity: the Insulin Resistance Atherosclerosis Study. Jama, 279(۹), ۶۶۹-۶۷۴.
Petersen, M. C., & Shulman, G. I. (2018). Mechanisms of insulin action and insulin resistance. Physiological reviews, 98(۴), ۲۱۳۳-۲۲۲۳.
Pittas, A. G., Joseph, N. A., & Greenberg, A. S. (2004). Adipocytokines and insulin resistance. The Journal of Clinical Endocrinology & Metabolism, 89(۲), ۴۴۷-۴۵۲.
Ross, R., & Després, J. P. (2009). Abdominal obesity, insulin resistance, and the metabolic syndrome: contribution of physical activity/exercise. Obesity, 17(S3), S1-S2.
Sharples, A. P., Wackerhage, H., & Morton, J. P. (2022). Molecular exercise physiology: an introduction. Routledge.
Wackerhage, H., Smith, J., & Wisneiwski, D. (2017). Molecular exercise physiology. Oxford textbook of childrenVs sport and exercise medicine, ۴۳۰-۴۴۰.
Wilcox, G. (2005). Insulin and insulin resistance. Clinical biochemist reviews, 26(۲), ۱۹.





بسیار خوب
ممنون